32歲的楊女士(化名)從未想過,“右附件增大”這一看似普通的體檢結果,會讓她踏上漫長的求醫之路。
經過柳州市人民醫院生殖醫學科及多學科團隊層層深入的抽絲剝繭,最終精準揪出罕見病“自身免疫性卵巢炎”這一“元兇”——不僅為楊女士帶來了明確的診斷與治療希望,更助力她成功圓了“媽媽夢”。
病影追蹤:初步診斷的困境
2020年起,楊女士體檢報告持續提示“右卵巢增大,內見多個無回聲區”,但她月經規律,無不適,卵巢儲備功能指標正常。直到2022年11月,未避孕未孕1年的她才意識到問題嚴重,在外院監測無法明確排卵跡象,子宮輸卵管造影提示右側輸卵管積水、雙側粘連。
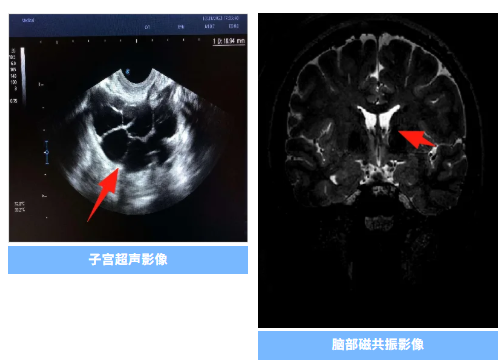
更棘手的是,楊女士復雜的病史以及紛繁的免疫指標、腦部垂體等檢查結果,如同散落的拼圖,難以拼湊成一條清晰的循證邏輯鏈,讓病因的探尋一度陷入僵局,迷霧重重。
2023年6月,楊女士來到市人民醫院生殖醫學科。
面對“迷霧”,生殖醫學科迅速聯合婦科、內分泌科、風濕免疫科、神經外科、放射科組建MDT團隊聯手攻堅。“垂體前葉囊腫比較罕見,可以從內分泌異常的角度做進一步考慮。”神經外科專家建議。各學科專家也對患者的易栓風險和垂體囊腫手術指征等情況進行了深入分析。
經過醫療團隊仔細排查,注意到患者既往有橋本甲狀腺炎病史,這是一種常見的自身免疫病,而免疫指標異常與卵巢囊腫的持續存在,意味著免疫系統可能“攻擊”了卵巢。
多學科破局:從影像到病理的精準鎖定
為了進一步吸收專業意見,團隊聯合院外專家進行第二次會診,明確了考慮患者自身免疫性卵巢炎可能的方向。同時,為進一步排除卵巢腫瘤可能,醫院婦科主任陳煜岊手術團隊為其實施了腹腔鏡下雙側卵巢囊腫剔除術及左側卵巢組織活檢。

結合腹腔鏡探查,院內多學科專家第三次進行會診討論,經過激烈探討,最終一致將診斷指向“自身免疫性卵巢炎”,這一決定為后續的診斷工作指明了清晰方向。
精準施治:從激素調控到生命誕生
明確診斷后,治療團隊制定“免疫調控+輔助生殖”個體化方案。由專人固定B超監測,成功證明激素治療可恢復自發性排卵。由于自身免疫性卵巢炎患者存在AMH(抗繆勒管激素)每年減半,卵泡池逐漸耗盡的特點,加上患者本身有試管助孕指征,團隊決定抓住生育窗口,采用常規IVF方案助孕。2024年7月,楊女士促排獲卵30枚,形成10枚可移植胚胎;9月,凍融囊胚移植成功;今年6月,她剖宮產誕下健康嬰兒。
從判別罕見病的“迷霧重重”到生命誕生的圓滿,這一過程離不開三次MDT團隊的助力以及疑難病例討論確定的診療方案。
在柳州市人民醫院,由生殖醫學科牽頭,聯合15個科室專家團隊等多學科專家組建的生育率保存 MDT 團隊已開展兩年有余,為多名罕見病女性圓“媽媽夢”。
生殖醫學科主任曲曉力表示:“在醫學的疆界里,每一次對‘罕見’的突破,都是對生命的鄭重承諾。我們會繼續用專業與擔當,為患者的生命健康保駕護航。”
